ผื่นคันที่หน้า สาเหตุ อาการ และวิธีรักษาให้หายขาด
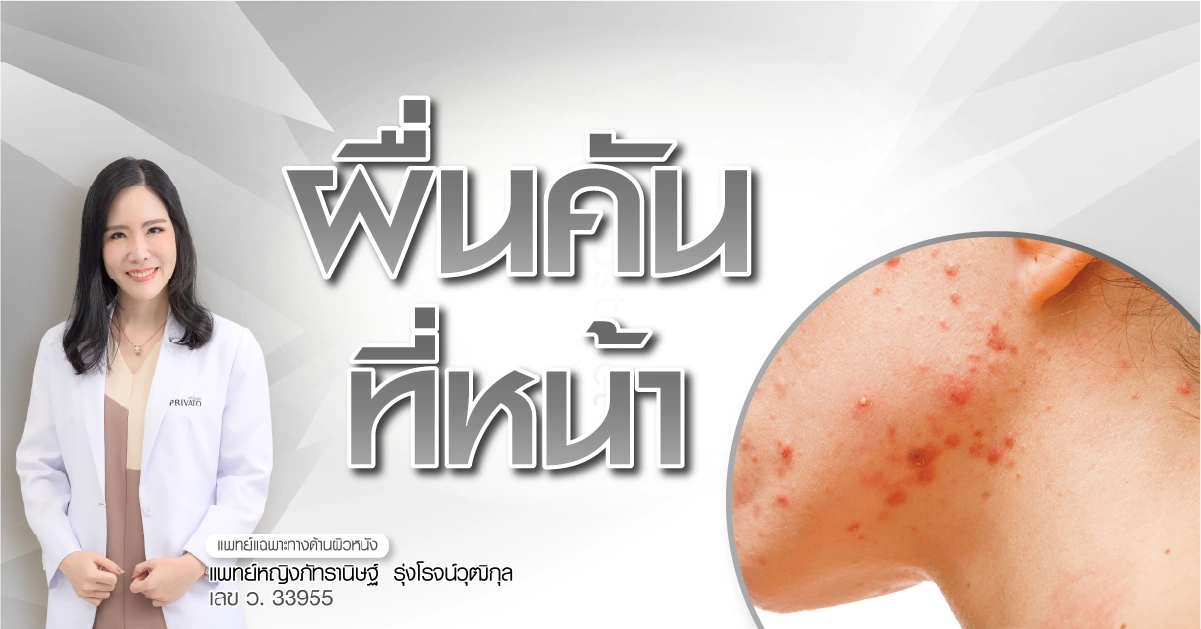
ผื่นคันที่หน้าคืออะไร
ผื่นคันที่หน้าคือภาวะผิวหนังอักเสบที่ใบหน้า ซึ่งมีอาการคันเป็นหลัก ในระยะเฉียบพลันอาจมีอาการบวมแดง มีน้ำเหลืองซึม หรือตุ่มน้ำใส ส่วนในระยะเรื้อรัง ผิวหนังอาจหนาตัวขึ้นและมีสีคล้ำจากการเกาเป็นเวลานาน ผื่นคันที่หน้ามีหลายชนิด ที่พบบ่อย ได้แก่
- ผื่นแพ้สัมผัส (Allergic Contact Dermatitis): เกิดจากปฏิกิริยาภูมิแพ้ต่อสารที่สัมผัสผิวโดยตรง เช่น ส่วนผสมในเครื่องสำอาง โลหะ หรือยาย้อมผม
- ผื่นระคายเคือง (Irritant Contact Dermatitis): เกิดจากการที่ผิวหนังสัมผัสกับสารที่ก่อให้เกิดการระคายเคืองโดยตรง เช่น สบู่ที่รุนแรง หรือผลิตภัณฑ์ผลัดเซลล์ผิวที่ใช้บ่อยเกินไป
- ผื่นภูมิแพ้ผิวหนัง (Atopic Dermatitis): เป็นโรคผิวหนังอักเสบเรื้อรังที่เกี่ยวข้องกับพันธุกรรมและระบบภูมิคุ้มกัน มักเริ่มเป็นในวัยเด็กและมีผิวแห้งเป็นลักษณะเด่น
- โรคผิวหนังอักเสบจากต่อมไขมัน (Seborrheic Dermatitis): เกิดขึ้นในบริเวณที่มีต่อมไขมันมาก เช่น ข้างจมูกและคิ้ว มีลักษณะเป็นผื่นแดงและมีขุยสีเหลืองมัน (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
สาเหตุของผื่นคันที่หน้า
ผื่นแพ้สัมผัสจากเครื่องสำอางและสารเคมี
ผื่นแพ้สัมผัสจากเครื่องสำอางและสารเคมี (Allergic Contact Dermatitis – ACD) คือ ปฏิกิริยาภูมิแพ้ของผิวหนังชนิดแสดงอาการช้า ซึ่งเกิดจากการสัมผัสสารก่อภูมิแพ้โดยตรง โดยอาการผื่นแดง บวม และอาจมีตุ่มน้ำใส จะปรากฏขึ้นภายใน 24-72 ชั่วโมงหลังสัมผัสสาร
สารก่อภูมิแพ้ที่พบบ่อยในเครื่องสำอางและผลิตภัณฑ์ดูแลผิว ได้แก่
- น้ำหอม
- สารกันเสีย เช่น พาราเบน และสารที่ปลดปล่อยฟอร์มาลดีไฮด์
- สีย้อมผม เช่น พาราฟีนิลีนไดอะมีน (PPD)
- โลหะ เช่น นิกเกิล
การวินิจฉัยทำได้โดยการทดสอบภูมิแพ้ทางผิวหนังด้วยวิธีปิดแผ่นทดสอบ (Patch Test) เพื่อระบุสารก่อภูมิแพ้ที่แน่ชัด ส่วนการรักษาหลักคือการหลีกเลี่ยงสารที่แพ้โดยเด็ดขาด ร่วมกับการใช้ยาทาคอร์ติโคสเตียรอยด์ชนิดอ่อนเพื่อลดการอักเสบในระยะสั้น (Allergic contact dermatitis to cosmetics: 13-year retrospective study in a patch test clinic, Anais Brasileiros de Dermatologia, 2020)
ผื่นแพ้อากาศและฝุ่น PM 2.5
มลพิษทางอากาศ โดยเฉพาะฝุ่นละอองขนาดเล็ก (PM2.5) สามารถกระตุ้นหรือทำให้อาการของโรคผิวหนังอักเสบ เช่น ผื่นภูมิแพ้ผิวหนัง (Eczema) และโรคโรซาเชีย (Rosacea) แย่ลงได้ อนุภาคฝุ่นเหล่านี้สามารถแทรกซึมเข้าสู่เกราะป้องกันผิวหนังและก่อให้เกิดอนุมูลอิสระ (Oxidative Stress) ซึ่งไปกระตุ้นกระบวนการอักเสบของผิว มีงานวิจัยที่พบความเชื่อมโยงระหว่างการสัมผัส PM2.5 ในระยะยาวกับอุบัติการณ์ของโรคผื่นภูมิแพ้ผิวหนังที่เพิ่มขึ้น การป้องกันเบื้องต้นทำได้โดยการใช้เครื่องฟอกอากาศภายในอาคาร ทำความสะอาดใบหน้าอย่างอ่อนโยนเพื่อกำจัดฝุ่นละออง และการใช้ผลิตภัณฑ์ต้านอนุมูลอิสระ เช่น เซรั่มวิตามินซีหรืออี (Air pollution and atopic dermatitis: The role of oxidative stress, International Journal of Dermatology, 2024)
ผื่นผิวหนังอักเสบเซบเดิร์ม
โรคผิวหนังอักเสบเซบเดิร์ม (Seborrheic Dermatitis) คือโรคผิวหนังอักเสบเรื้อรังที่พบบ่อยในบริเวณที่มีต่อมไขมันมาก เช่น หนังศีรษะ ใบหน้า และลำตัวส่วนบน โดยเชื่อว่ามีเชื้อรามาลาสซีเซีย (Malassezia) ซึ่งเป็นเชื้อราที่อาศัยอยู่บนผิวหนังตามปกติ เป็นปัจจัยกระตุ้นสำคัญ
ลักษณะสำคัญของโรคผิวหนังอักเสบเซบเดิร์ม ได้แก่:
- ลักษณะผื่น: เป็นผื่นแดงมีขุยสีเหลืองและมีความมัน
- บริเวณที่พบ: มักเกิดในบริเวณที่มีต่อมไขมันมาก เช่น ร่องแก้ม คิ้ว เปลือกตา และรอบจมูก
- อาการ: อาการคันอาจไม่รุนแรง แต่มักมีอาการแสบหรือระคายเคืองร่วมด้วย
- ปัจจัยกระตุ้น: อาการมักกำเริบในช่วงอากาศเย็นและแห้ง หรือเมื่อมีความเครียด (Seborrheic dermatitis: Diagnosis and management, American Family Physician, 2015)
ภูมิแพ้ผิวหนังจากกรรมพันธุ์
โรคภูมิแพ้ผิวหนังจากกรรมพันธุ์ (Atopic Dermatitis) คือ โรคผิวหนังอักเสบเรื้อรังที่เป็นๆ หายๆ ซึ่งเกี่ยวข้องกับความผิดปกติของเกราะป้องกันผิวหนังทางพันธุกรรม และการทำงานของระบบภูมิคุ้มกันที่ผิดปกติ โรคนี้มักเริ่มแสดงอาการในวัยเด็ก โดย 60% ของผู้ป่วยเริ่มมีอาการก่อนอายุ 1 ขวบ และมักมีประวัติส่วนตัวหรือประวัติครอบครัวเป็นโรคภูมิแพ้อื่นๆ ร่วมด้วย เช่น โรคหอบหืด อาการหลักคือผิวแห้ง มีผื่นแดง คัน และตกสะเก็ด ซึ่งอาการอาจแย่ลงได้จากสารก่อภูมิแพ้หรือสารระคายเคืองต่างๆ (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
ผลจากความเครียดและการพักผ่อนน้อย
ความเครียดและการพักผ่อนไม่เพียงพอทำให้อาการผื่นคันรุนแรงขึ้นอย่างมีนัยสำคัญ เนื่องจากส่งผลกระทบต่อร่างกายในหลายด้าน
- ความเครียด จะเพิ่มระดับฮอร์โมนคอร์ติซอลและสาร Substance P ซึ่งทำลายเกราะป้องกันผิวและกระตุ้นการตอบสนองของภูมิคุ้มกันให้รุนแรงขึ้น นอกจากนี้ยังกระตุ้นให้เกิดพฤติกรรมการเกามากขึ้น ทำให้เกิดวงจรคัน-เกาที่เลวร้ายลง
- การพักผ่อนน้อย เป็นทั้งสาเหตุและผลของผื่นผิวหนังอักเสบ โดยอาการคันจะรบกวนการนอนหลับ และการอดนอนจะไปเพิ่มสารก่อการอักเสบ (ไซโตไคน์) และลดความสามารถในการฟื้นตัวของผิวหนัง ทำให้อาการผื่นแย่ลง (Pruritus: A sensory symptom generated in cutaneous immuno-neuronal crosstalk, Frontiers in Pharmacology, 2022)
การแพ้อาหารบางชนิด
การแพ้อาหารแบบ IgE-mediated ที่แท้จริงมักทำให้เกิดผื่นลมพิษเฉียบพลันหรืออาการบวมบนใบหน้า แต่ไม่ค่อยเป็นสาเหตุหลักของผื่นผิวหนังอักเสบเรื้อรังบนใบหน้าโดยตรง ในเด็กที่มีภาวะผื่นผิวหนังอักเสบภูมิแพ้ (Atopic Dermatitis) การแพ้อาหาร (โดยเฉพาะไข่และนม) อาจทำให้อาการกำเริบได้ แต่โดยทั่วไปมักเป็นส่วนหนึ่งของผื่นที่กระจายทั่วร่างกาย ไม่ได้จำกัดอยู่แค่บนใบหน้า ทั้งนี้ ไม่แนะนำให้งดอาหารกลุ่มใหญ่ๆ ด้วยตนเองหากไม่มีการยืนยันการแพ้ที่ชัดเจน เนื่องจากอาจนำไปสู่ภาวะขาดสารอาหารและยังไม่มีหลักฐานว่ามีประโยชน์ในระยะยาว (A look at the food elimination diet trend for atopic dermatitis, National Eczema Association, 2023)
อาการและลักษณะของผื่นคันที่หน้า
ผื่นแดงเม็ดเล็กๆ คันยุบยิบ
อาการผื่นแดงเม็ดเล็กๆ และคันยุบยิบมักเป็นสัญญาณของโรคผื่นผิวหนังอักเสบ (Dermatitis) ซึ่งอาจเกิดได้จากหลายสาเหตุ โดยสาเหตุที่พบบ่อย ได้แก่
- ผื่นแพ้สัมผัส (Allergic Contact Dermatitis): เกิดจากการแพ้สารที่สัมผัสผิวโดยตรง เช่น เครื่องสำอาง โลหะ หรือน้ำหอม
- ผื่นภูมิแพ้ผิวหนัง (Atopic Dermatitis): เป็นโรคเรื้อรังที่มักเริ่มในวัยเด็ก มีลักษณะเป็นผื่นแดง คัน และแห้งเป็นขุย
- ผื่นระคายเคือง (Irritant Contact Dermatitis): เกิดจากผิวหนังสัมผัสสารที่ก่อให้เกิดการระคายเคือง เช่น สบู่ที่รุนแรง หรือผลิตภัณฑ์ผลัดเซลล์ผิว
- ผื่นผิวหนังอักเสบจากไขมัน (Seborrheic Dermatitis): มักเกิดในบริเวณที่มีต่อมไขมันมาก เช่น ข้างจมูก หรือคิ้ว มีขุยสีเหลืองและมัน
- ผื่นแพ้ยา (Drug Eruptions): ผื่นอาจเกิดขึ้นหลังจากการเริ่มใช้ยาชนิดใหม่ (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
ตุ่มนูนแดง คัน อาจมีน้ำใส
อาการตุ่มนูนแดง คัน และอาจมีตุ่มน้ำใสเป็นลักษณะของโรคผิวหนังอักเสบเฉียบพลัน (acute dermatitis) โดยเฉพาะอย่างยิ่งโรคผื่นแพ้สัมผัส (allergic contact dermatitis) อาการเหล่านี้เป็นรอยโรคปฐมภูมิที่บ่งชี้ถึงกระบวนการของโรค ซึ่งประกอบด้วยตุ่มนูนแดง (papules) และตุ่มน้ำพองเล็กๆ ที่มีของเหลวใสอยู่ข้างใน (vesicles) โดยมักเกิดร่วมกับอาการคันอย่างชัดเจน ในกรณีของโรคผื่นแพ้สัมผัส อาการเหล่านี้จะปรากฏขึ้นภายใน 24-72 ชั่วโมงหลังสัมผัสกับสารก่อภูมิแพ้ (American Academy of Allergy, Asthma & Immunology, 2018)
ผิวแดง แสบร้อน ระคายเคือง
อาการผิวแดง แสบร้อน และระคายเคือง อาจเป็นสัญญาณของโรคโรซาเชีย (Rosacea) ซึ่งเป็นภาวะการอักเสบของผิวหนังเรื้อรัง โรคนี้มีลักษณะเด่นคือมีรอยแดงอย่างต่อเนื่องบริเวณกลางใบหน้า มีอาการหน้าแดงเป็นพักๆ อาจมองเห็นเส้นเลือดฝอยแตก และบางครั้งมีตุ่มคล้ายสิว ผู้ป่วยมักจะรู้สึกแสบร้อนหรือระคายเคืองมากกว่าอาการคัน อาการอาจกำเริบได้จากปัจจัยกระตุ้น เช่น เครื่องดื่มร้อน แอลกอฮอล์ อาหารรสจัด ความร้อน และความเครียด (Rosacea, StatPearls, 2023)
ผื่นแดงเป็นปื้นหรือเป็นวง
ผื่นแดงลักษณะเป็นปื้นหรือเป็นวงบนใบหน้าอาจเกิดได้จากหลายสาเหตุ ซึ่งแต่ละโรคจะมีลักษณะที่แตกต่างกันไป เช่น การติดเชื้อรา โรคสะเก็ดเงิน โรคผิวหนังอักเสบจากไขมัน และโรคผิวหนังอักเสบภูมิแพ้
ลักษณะของผื่นที่แตกต่างกันไปในแต่ละโรค มีดังนี้
- การติดเชื้อรา (Tinea Faciei) มักมีลักษณะเป็นวงแดง ขอบนูนชัด ตรงกลางอาจดูจางลง และมักเป็นเพียงข้างเดียวของใบหน้า
- โรคสะเก็ดเงิน (Psoriasis) เป็นปื้นแดงหนา ขอบเขตชัดเจน และมีขุยสีขาวเงินปกคลุม
- โรคผิวหนังอักเสบจากไขมัน (Seborrheic Dermatitis) เป็นปื้นแดง มีขุยสีเหลืองและมัน มักพบบริเวณร่องจมูก คิ้ว และเปลือกตา
- โรคผิวหนังอักเสบภูมิแพ้ (Atopic Dermatitis) เป็นปื้นแดง แห้ง คัน และเป็นขุย มักพบร่วมกับภาวะผิวแห้งโดยรวม
- โรคแพ้ภูมิตัวเอง (Lupus) อาจมีลักษณะเป็นผื่นรูปผีเสื้อบริเวณโหนกแก้มและสันจมูก หรือเป็นผื่นวงแหวนที่ไวต่อแสง (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
ประเภทของผื่นคันที่หน้า 6 แบบที่พบบ่อย
ผื่นแพ้สัมผัส (Contact Dermatitis)
ผื่นแพ้สัมผัส (Contact Dermatitis) คือภาวะผิวหนังอักเสบที่เกิดจากการสัมผัสกับสารก่อภูมิแพ้หรือสารระคายเคืองโดยตรง ซึ่งส่งผลให้ผิวหนังเกิดอาการคันและอักเสบ โดยสามารถแบ่งออกเป็น 2 ประเภทหลัก ได้แก่
- ผื่นแพ้สัมผัสจากภูมิแพ้ (Allergic Contact Dermatitis – ACD): เป็นปฏิกิริยาภูมิไวเกินชนิดที่ 4 ซึ่งอาการจะปรากฏขึ้น 24-72 ชั่วโมงหลังสัมผัสสารก่อภูมิแพ้ เช่น ส่วนผสมในเครื่องสำอาง (น้ำหอม, สารกันเสีย), สีย้อมผม หรือนิกเกิล
- ผื่นแพ้สัมผัสจากการระคายเคือง (Irritant Contact Dermatitis – ICD): เกิดจากความเสียหายโดยตรงต่อผิวหนังจากสารระคายเคือง และไม่เกี่ยวข้องกับระบบภูมิคุ้มกัน อาการอาจเกิดขึ้นภายในไม่กี่นาทีถึงชั่วโมงหลังสัมผัส เช่น จากผลิตภัณฑ์ทำความสะอาดที่รุนแรง หรือกรดต่างๆ และเป็นชนิดที่พบได้บ่อยที่สุด (Contact dermatitis – symptoms & causes, Mayo Clinic, 2022)
ผื่นผิวหนังอักเสบเซบเดิร์ม (Seborrheic Dermatitis)
ผื่นผิวหนังอักเสบเซบเดิร์ม (Seborrheic Dermatitis) คือภาวะผิวหนังอักเสบเรื้อรังที่พบบ่อยในบริเวณที่มีต่อมไขมันมาก โดยมีลักษณะเป็นผื่นแดงร่วมกับขุยสีเหลืองและมีความมัน เชื่อว่าเกิดจากปฏิกิริยาของผิวหนังต่อเชื้อรามาลาสซีเซีย (Malassezia) ที่เจริญเติบโตบนไขมันผิวหนัง
- บริเวณที่พบบ่อย: หนังศีรษะ (รังแค), ร่องจมูก, คิ้ว, เปลือกตา และลำตัวส่วนบน
- อาการ: อาจมีอาการคันเล็กน้อย แต่ผู้ป่วยมักรู้สึกแสบหรือระคายเคืองมากกว่า
- ปัจจัยกระตุ้น: ความเครียด, อากาศเย็นและแห้ง, ภาวะภูมิคุ้มกันบกพร่อง (เช่น ในผู้ติดเชื้อ HIV) และโรคทางระบบประสาท (เช่น โรคพาร์กินสัน) สามารถทำให้อาการกำเริบได้ (Seborrheic Dermatitis: Diagnosis and Management, American Family Physician, 2015)
ลมพิษที่หน้า (Urticaria)
ลมพิษที่หน้าคือปฏิกิริยาของหลอดเลือดที่ทำให้เกิดผื่นนูนแดง คัน ซึ่งจะเกิดขึ้นและหายไปอย่างรวดเร็ว ลักษณะเด่นคือเป็นปื้นนูนแดง (wheals) ที่เมื่อกดแล้วจะจางลง โดยแต่ละปื้นจะคงอยู่ไม่เกิน 24 ชั่วโมง และมักจะหายไปภายในไม่กี่ชั่วโมงโดยไม่ทิ้งร่องรอยหรือขุย ซึ่งแตกต่างจากผื่นผิวหนังอักเสบชนิดอื่น
ลมพิษมักเกิดจากการหลั่งสารฮิสตามีนเพื่อตอบสนองต่อสารก่อภูมิแพ้ เช่น อาหาร ยา หรือแมลงสัตว์กัดต่อย ในบางกรณีอาจเกิดร่วมกับภาวะแอนจิโออีดีมา (angioedema) ซึ่งเป็นการบวมลึกบริเวณเปลือกตาหรือริมฝีปาก การรักษาลมพิษจะตอบสนองดีต่อยาแก้แพ้ (antihistamines) (Acute and chronic urticaria: Evaluation and treatment, American Family Physician, 2017)
ผื่นภูมิแพ้อากาศ (Atopic Dermatitis)
ผื่นภูมิแพ้อากาศ (Atopic Dermatitis) คือโรคผิวหนังอักเสบเรื้อรังที่เป็นๆ หายๆ ซึ่งเกี่ยวข้องกับความผิดปกติของเกราะป้องกันผิวทางพันธุกรรมและการทำงานของระบบภูมิคุ้มกันที่ไวต่อสิ่งกระตุ้นมากกว่าปกติ โรคนี้มักเริ่มแสดงอาการในวัยเด็ก โดย 60% ของผู้ป่วยเริ่มมีอาการก่อนอายุ 1 ขวบ
ในทารกมักพบบริเวณแก้ม มีลักษณะเป็นผื่นแดง คัน และเป็นขุย ส่วนในผู้ใหญ่อาจพบได้บนใบหน้า เช่น เปลือกตา รอบปาก หรือหน้าผาก โดยมีลักษณะเด่นคือผิวแห้ง แดง และลอกเป็นขุยละเอียด ผู้ป่วยมักมีประวัติส่วนตัวหรือคนในครอบครัวเป็นโรคภูมิแพ้อื่นๆ ร่วมด้วย เช่น โรคหอบหืด หรือโรคจมูกอักเสบจากภูมิแพ้ (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
ผื่นจากปฏิกิริยาการใช้ยา
ผื่นจากปฏิกิริยาการใช้ยา คือผื่นบนใบหน้าที่เกิดจากการใช้ยารับประทาน ซึ่งมีได้หลายรูปแบบ เช่น ผื่นคล้ายหัด ผื่นลมพิษ หรือผื่นแพ้ยาชนิดเกิดซ้ำที่เดิม โดยมักเกิดขึ้น 1-3 สัปดาห์หลังเริ่มยาใหม่ ยาที่มีความเสี่ยงสูง ได้แก่ ยาปฏิชีวนะ ยากันชัก และยาแก้อักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) หากมีอาการรุนแรง เช่น มีแผลในปากหรือตา ควรรีบพบแพทย์ทันที (Acute and chronic urticaria: Evaluation and treatment, American Family Physician, 2017)
กลุ่มอาการหน้าแดง (Red Face Syndrome)
กลุ่มอาการหน้าแดงไม่ใช่โรคจำเพาะ แต่เป็นอาการที่เกิดได้จากหลายภาวะ โดยสาเหตุที่พบบ่อยที่สุดคือโรคโรซาเชีย (Rosacea) รวมถึงโรคผิวหนังอักเสบชนิดอื่น ๆ เช่น โรคผิวหนังอักเสบเซบเดิร์ม (Seborrheic Dermatitis) และโรคผิวหนังอักเสบจากการสัมผัส (Contact Dermatitis)
ภาวะเหล่านี้มีลักษณะที่แตกต่างกันไป ดังนี้
- โรคโรซาเชีย (Rosacea): เป็นภาวะอักเสบเรื้อรัง ทำให้หน้าแดงเป็นพักๆ มีอาการแดงค้าง เส้นเลือดฝอยขยาย และอาจมีตุ่มคล้ายสิวแต่ไม่มีหัวสิว มักมีอาการแสบร้อนมากกว่าคัน และถูกกระตุ้นได้จากความร้อน แอลกอฮอล์ หรืออาหารรสจัด
- โรคผิวหนังอักเสบเซบเดิร์ม (Seborrheic Dermatitis): มีลักษณะเป็นผื่นแดงพร้อมขุยสีเหลืองและมีความมัน มักพบบริเวณร่องจมูก คิ้ว และไรผม ซึ่งเกี่ยวข้องกับเชื้อรา Malassezia
- โรคผิวหนังอักเสบจากการสัมผัส (Contact Dermatitis): เกิดจากการแพ้หรือระคายเคืองสารที่สัมผัสผิวหน้า เช่น เครื่องสำอางหรือผลิตภัณฑ์ทำความสะอาดที่รุนแรง ทำให้เกิดผื่นแดง คัน และมักมีขอบเขตชัดเจนในบริเวณที่สัมผัส
- โรคแพ้ภูมิตัวเอง (Lupus): อาจทำให้เกิดผื่นแดงรูปผีเสื้อ (malar rash) บริเวณโหนกแก้มและสันจมูก โดยมักเว้นร่องแก้ม และไวต่อแสง (Rosacea, StatPearls [Internet], 2023)
วิธีรักษาผื่นคันที่หน้าให้หายขาด
โดยทั่วไปแล้ว ผื่นคันเรื้อรังที่ใบหน้าไม่สามารถรักษาให้หายขาดได้ แต่เป้าหมายหลักของการรักษาคือการควบคุมอาการให้อยู่ในระยะสงบให้นานที่สุด และลดความถี่และความรุนแรงของการกำเริบ
แนวทางการจัดการระยะยาวประกอบด้วย:
- การหลีกเลี่ยงปัจจัยกระตุ้น: ระบุและหลีกเลี่ยงสิ่งที่ทำให้เกิดผื่น เช่น สารก่อภูมิแพ้ในเครื่องสำอาง สารระคายเคือง ความเครียด หรือสภาพอากาศ
- การดูแลผิวอย่างอ่อนโยน: ใช้ผลิตภัณฑ์ทำความสะอาดที่ไม่มีสบู่และน้ำหอม ร่วมกับการทามอยส์เจอไรเซอร์เป็นประจำเพื่อเสริมสร้างเกราะป้องกันผิว
- การใช้ยาเฉพาะที่: ในช่วงที่ผื่นกำเริบ แพทย์อาจสั่งยาเพื่อลดการอักเสบและอาการคัน เช่น ครีมสเตียรอยด์ชนิดอ่อน หรือยากลุ่ม Calcineurin inhibitors (Tacrolimus, Pimecrolimus) ซึ่งปลอดภัยกว่าสำหรับการใช้บนใบหน้าในระยะยาว
- การรักษาต่อเนื่องเพื่อควบคุมโรค: สำหรับผู้ที่เป็นผื่นเรื้อรัง แพทย์อาจแนะนำให้ใช้ยาบางชนิดอย่างต่อเนื่องแม้ในช่วงที่ไม่มีอาการ (เช่น ทายา Tacrolimus สัปดาห์ละ 2 ครั้ง) เพื่อป้องกันการกลับมาเป็นซ้ำ
- การรักษาขั้นสูง: ในกรณีที่อาการรุนแรงและไม่ตอบสนองต่อการรักษาด้วยยาเฉพาะที่ อาจพิจารณาการรักษาด้วยวิธีอื่น เช่น การฉายแสง (Phototherapy) หรือการใช้ยาชีวภาพ (Biologics) ซึ่งเป็นการรักษาที่มุ่งเป้าไปที่ระบบภูมิคุ้มกัน (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
การรักษาด้วยยาทาและครีมแก้แพ้
การรักษาผื่นแพ้บนใบหน้าด้วยยาทาโดยทั่วไป ประกอบด้วยยาทากลุ่มสเตียรอยด์ ยาทากลุ่มที่ไม่ใช่สเตียรอยด์ และยาทาสำหรับภาวะเฉพาะทาง การเลือกใช้ยาขึ้นอยู่กับชนิดและความรุนแรงของผื่น
- ยาทากลุ่มคอร์ติโคสเตียรอยด์ (Topical Corticosteroids): เป็นยาหลักในการลดการอักเสบ รอยแดง และอาการคัน สำหรับผิวหน้าจะใช้ชนิดที่มีความแรงต่ำ เช่น ไฮโดรคอร์ติโซน (Hydrocortisone) หรือเดโซไนด์ (Desonide) และควรใช้ในระยะเวลาสั้นๆ เพื่อลดผลข้างเคียง
- ยาทากลุ่มแคลซินูริน อินฮิบิเตอร์ (Topical Calcineurin Inhibitors – TCIs): เป็นยาทางเลือกที่ไม่ใช่สเตียรอยด์ เช่น ทาโครลิมัส (Tacrolimus) และพิเมโครลิมัส (Pimecrolimus) เหมาะสำหรับผิวบอบบาง เช่น เปลือกตา และสามารถใช้เพื่อควบคุมอาการในระยะยาวได้
- ยาต้านจุลชีพและยาต้านเชื้อรา (Topical Antimicrobials and Antifungals): ใช้เมื่อมีสาเหตุจากการติดเชื้อร่วมด้วย เช่น คีโตโคนาโซล (Ketoconazole) สำหรับโรคผิวหนังอักเสบจากไขมัน (Seborrheic Dermatitis) หรือเมโทรนิดาโซล (Metronidazole) สำหรับโรคโรซาเชีย (Rosacea)
- ผลิตภัณฑ์ให้ความชุ่มชื้นและซ่อมแซมเกราะป้องกันผิว (Moisturizers): เป็นสิ่งสำคัญอย่างยิ่งในการรักษาและป้องกัน ควรเลือกใช้ผลิตภัณฑ์ที่ปราศจากน้ำหอมและมีส่วนผสมของเซราไมด์ (Ceramide) เพื่อช่วยฟื้นฟูเกราะป้องกันผิว (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
การรักษาด้วยยากินแก้ผื่นคัน ผิวหนังอักเสบ
การรักษาผื่นคันและผิวหนังอักเสบด้วยยากินมีหลายกลุ่มหลัก ซึ่งแพทย์จะเลือกใช้ตามความรุนแรงและสาเหตุของโรค
โดยทั่วไปยาที่ใช้ในการรักษามีดังนี้
- ยาต้านฮิสตามีน (Antihistamines) ใช้เพื่อบรรเทาอาการคันที่เกิดจากฮิสตามีน เช่น ในลมพิษ หรือใช้ยาชนิดที่ทำให้ง่วง (รุ่นที่ 1) เพื่อช่วยลดการเกาตอนกลางคืนในผู้ป่วยผื่นภูมิแพ้ผิวหนัง
- ยาคอร์ติโคสเตียรอยด์ชนิดรับประทาน (Oral Corticosteroids) เช่น เพรดนิโซโลน (Prednisolone) ใช้สำหรับผื่นอักเสบรุนแรงและเฉียบพลัน โดยใช้ในระยะสั้นและต้องค่อยๆ ลดขนาดยาลงเพื่อป้องกันการกำเริบของโรค
- ยากดภูมิคุ้มกัน (Systemic Immunosuppressants) สำหรับผู้ป่วยโรคเรื้อรังและรุนแรงที่ไม่ตอบสนองต่อการรักษาอื่น เช่น ไซโคลสปอริน (Cyclosporine), เมโธเทรกเซท (Methotrexate) และยากลุ่มใหม่ เช่น JAK inhibitors ซึ่งต้องอยู่ภายใต้การดูแลของแพทย์อย่างใกล้ชิด (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
การรักษาด้วยเลเซอร์และเทคโนโลยีทางการแพทย์
การรักษาด้วยเลเซอร์และแสงบำบัดใช้สำหรับรักษารอยแดงและเส้นเลือดฝอยที่ยังคงอยู่ในโรคโรซาเชียเป็นหลัก ในขณะที่การฉายแสง (Phototherapy) เป็นวิธีการรักษาสำหรับโรคผิวหนังอักเสบภูมิแพ้เรื้อรัง
เทคโนโลยีทางการแพทย์ขั้นสูงที่ใช้ในการรักษาผื่นผิวหนังอักเสบบนใบหน้า ได้แก่
- เลเซอร์สำหรับเส้นเลือด (Vascular Lasers): เช่น Pulsed Dye Laser (PDL) และ Intense Pulsed Light (IPL) มีประสิทธิภาพในการลดรอยแดงและเส้นเลือดฝอยที่มองเห็นได้ในผู้ป่วยโรคโรซาเชีย (Rosacea) โดยการกำหนดเป้าหมายไปที่หลอดเลือดโดยตรง
- การฉายแสง (Phototherapy): การฉายแสงอัลตราไวโอเลตบีชนิดคลื่นแคบ (Narrow-band UVB) เป็นการรักษาที่เป็นที่ยอมรับสำหรับโรคผิวหนังอักเสบภูมิแพ้ (Atopic Dermatitis) และโรคสะเก็ดเงิน (Psoriasis) โดยจะช่วยปรับการทำงานของระบบภูมิคุ้มกันที่ผิวหนัง
- ยาชีววัตถุ (Biologics): สำหรับผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้ระดับปานกลางถึงรุนแรงที่ไม่ตอบสนองต่อการรักษาด้วยวิธีอื่น ยาอย่าง Dupilumab จะช่วยยับยั้งการอักเสบที่ต้นเหตุและสามารถควบคุมอาการผื่นบริเวณใบหน้าได้ดี
- การรักษาแบบใหม่ (Emerging Therapies): รวมถึงยาในกลุ่ม JAK inhibitors ทั้งในรูปแบบรับประทานและยาทา ซึ่งออกฤทธิ์ยับยั้งการอักเสบได้อย่างรวดเร็ว และการบำบัดด้วยแสง LED ซึ่งกำลังมีการศึกษาเพื่อช่วยลดการอักเสบ (Efficacy comparison of pulsed dye laser vs. microsecond 1064-nm nd:yag laser in rosacea: a prospective trial, Frontiers in Medicine, 2022)
การดูแลผิวหน้าเพื่อบรรเทาอาการคัน
การบรรเทาอาการคันบนใบหน้าสามารถทำได้โดย การประคบเย็น ใช้ผลิตภัณฑ์ดูแลผิวที่อ่อนโยน และทามอยส์เจอไรเซอร์อย่างสม่ำเสมอ วิธีการดูแลผิวเบื้องต้นเพื่อลดอาการคัน ได้แก่:
- ประคบเย็น: ใช้ผ้าสะอาดชุบน้ำเย็นประคบบริเวณที่มีอาการคัน 5-10 นาทีเพื่อช่วยลดอาการคันและการอักเสบ
- ทำความสะอาดอย่างอ่อนโยน: ใช้ผลิตภัณฑ์ล้างหน้าที่ปราศจากสบู่ น้ำหอม และสารที่ก่อให้เกิดการระคายเคืองร่วมกับน้ำอุณหภูมิปกติ และซับหน้าเบาๆ ให้แห้ง
- ทามอยส์เจอไรเซอร์ทันที: หลังล้างหน้าควรทามอยส์เจอไรเซอร์ภายใน 3 นาทีเพื่อกักเก็บความชุ่มชื้นไว้ในผิว ควรเลือกสูตรที่ปราศจากน้ำหอมและเหมาะสำหรับผิวแพ้ง่าย
- ใช้ผลิตภัณฑ์ลดอาการคันที่หาซื้อได้เอง: สำหรับอาการคันเล็กน้อย สามารถใช้ครีมไฮโดรคอร์ติโซน 1% ในระยะสั้นๆ (ไม่เกิน 1 สัปดาห์) หรือโลชั่นที่มีส่วนผสมของคาลาไมน์หรือพรานอกซีน
- หลีกเลี่ยงการเกาและสารระคายเคือง: ตัดเล็บให้สั้นเพื่อลดความเสียหายต่อผิวหนัง และหลีกเลี่ยงผลิตภัณฑ์ที่มีแอลกอฮอล์หรือน้ำหอม (American Academy of Dermatology, n.d.)
วิธีแก้ผื่นคันที่หน้าด้วยตัวเอง
การดูแลตัวเองเบื้องต้นสำหรับผื่นคันที่หน้าคือการใช้ผลิตภัณฑ์ที่อ่อนโยน ประคบเย็นเพื่อลดอาการคัน และใช้ยาที่หาซื้อได้เอง โดยสามารถปฏิบัติตามคำแนะนำต่างๆ เพื่อบรรเทาอาการได้ดังนี้
- ประคบเย็น ใช้ผ้าสะอาดชุบน้ำเย็นประคบบริเวณที่มีอาการประมาณ 5-10 นาที เพื่อช่วยลดอาการคันและแสบร้อน
- ทายาที่หาซื้อได้เอง
- ครีมไฮโดรคอร์ติโซน 1% ใช้ทาบางๆ บริเวณผื่น วันละ 1-2 ครั้ง เพื่อลดการอักเสบและอาการคัน แต่ไม่ควรใช้ติดต่อกันนานเกิน 1 สัปดาห์
- โลชั่นแก้คัน เลือกใช้ผลิตภัณฑ์ที่มีส่วนผสมของคาลาไมน์ (Calamine) หรือพรานอกซีน (Pramoxine) เพื่อบรรเทาอาการคัน
- ให้ความชุ่มชื้น ทามอยส์เจอไรเซอร์ที่อ่อนโยนและปราศจากน้ำหอมอย่างสม่ำเสมอ อย่างน้อยวันละ 2 ครั้ง โดยเฉพาะหลังล้างหน้าภายใน 3 นาทีเพื่อกักเก็บความชุ่มชื้น
- ทำความสะอาดอย่างอ่อนโยน ใช้ผลิตภัณฑ์ล้างหน้าที่อ่อนโยน มีค่า pH สมดุล และปราศจากน้ำหอม ล้างด้วยน้ำอุณหภูมิปกติและซับหน้าเบาๆ แทนการถู
- รับประทานยาแก้แพ้ หากมีอาการคันจากภูมิแพ้ สามารถรับประทานยาแก้แพ้ชนิดไม่ง่วงในตอนกลางวัน หรือยาแก้แพ้ชนิดง่วงในตอนกลางคืนเพื่อช่วยให้นอนหลับได้ดีขึ้น
- หลีกเลี่ยงปัจจัยกระตุ้น งดใช้ผลิตภัณฑ์ที่มีน้ำหอมหรือแอลกอฮอล์ และปกป้องผิวจากแสงแดดด้วยครีมกันแดดชนิดมิเนอรัล (Mineral sunscreen)
ควรไปพบแพทย์หากผื่นรุนแรงขึ้น ลุกลาม ไม่ดีขึ้นหลังใช้ยาไฮโดรคอร์ติโซน 1 สัปดาห์ หรือมีอาการน่ากังวลอื่นๆ เช่น มีไข้ หรือมีตุ่มน้ำพอง (Home remedies: What can relieve itchy eczema, American Academy of Dermatology, n.d.)
การประคบเย็นบริเวณที่มีผื่นคัน
การประคบเย็นเป็นวิธีที่แพทย์ผิวหนังแนะนำอย่างยิ่งเพื่อบรรเทาอาการคัน การใช้ผ้าสะอาดนุ่มๆ ชุบน้ำเย็น (ไม่ใช่น้ำแข็ง) ประคบบริเวณผื่นจะช่วยให้หลอดเลือดหดตัวและทำให้รู้สึกชา ซึ่งช่วยลดอาการคันและแสบร้อนได้ภายในไม่กี่นาที ควรประคบไว้ประมาณ 5-10 นาที และหลังจากนั้นควรทามอยส์เจอไรเซอร์ทันทีเพื่อป้องกันผิวแห้ง วิธีนี้ปลอดภัยและสามารถทำซ้ำได้ตามต้องการ (American Academy of Allergy, Asthma & Immunology, 2024)
การเลือกใช้ผลิตภัณฑ์บำรุงผิวที่เหมาะสม
การเลือกใช้ผลิตภัณฑ์บำรุงผิวที่เหมาะสมสำหรับผู้ที่มีภาวะผิวหนังอักเสบบนใบหน้าคือการเลือกใช้ผลิตภัณฑ์ที่อ่อนโยน ปราศจากสารก่อภูมิแพ้ และมีส่วนผสมน้อยที่สุด เพื่อลดความเสี่ยงในการสัมผัสกับสารที่ก่อให้เกิดการระคายเคืองหรืออาการแพ้
คำแนะนำที่สำคัญในการเลือกผลิตภัณฑ์ ได้แก่
- ผลิตภัณฑ์ทำความสะอาด: เลือกใช้ผลิตภัณฑ์ที่อ่อนโยน ไม่มีส่วนผสมของสบู่ (non-soap) มีค่า pH ที่สมดุล และปราศจากน้ำหอมและสารซัลเฟตที่รุนแรง
- มอยส์เจอไรเซอร์: ใช้ผลิตภัณฑ์ที่ปราศจากน้ำหอมและสารก่อภูมิแพ้ (hypoallergenic) อย่างน้อยวันละ 2 ครั้ง โดยเฉพาะหลังล้างหน้าเพื่อกักเก็บความชุ่มชื้น
- ครีมกันแดด: เลือกใช้ครีมกันแดดชนิดกายภาพ (Physical/Mineral Sunscreen) ที่มีส่วนผสมของซิงค์ออกไซด์หรือไทเทเนียมไดออกไซด์ ซึ่งมีโอกาสระคายเคืองน้อยกว่า
- หลีกเลี่ยงส่วนผสมที่ระคายเคือง: ควรหลีกเลี่ยงผลิตภัณฑ์ที่มีส่วนผสมของน้ำหอม แอลกอฮอล์ พาราเบน และกรดผลัดเซลล์ผิวที่รุนแรง
- ทดสอบผลิตภัณฑ์ใหม่: ก่อนใช้ผลิตภัณฑ์ใหม่กับใบหน้า ควรทดลองทาบริเวณเล็กๆ เช่น หลังหูหรือท้องแขน เป็นเวลาสองสามวันเพื่อดูว่ามีอาการแพ้หรือไม่ (Mayo Clinic, 2022)
การหลีกเลี่ยงสารระคายเคืองและแสงแดด
การหลีกเลี่ยงสารระคายเคืองทำได้โดยใช้ผลิตภัณฑ์ที่อ่อนโยนและปราศจากน้ำหอม ส่วนการป้องกันแสงแดดควรใช้ครีมกันแดดที่มีค่า SPF 30+ และเป็นชนิด Physical การป้องกันการกำเริบของผื่นผิวหนังอักเสบที่ใบหน้าสามารถทำได้โดยการปรับเปลี่ยนพฤติกรรมและเลือกใช้ผลิตภัณฑ์ที่เหมาะสม
- การหลีกเลี่ยงสารระคายเคือง:
- เลือกใช้ผลิตภัณฑ์ทำความสะอาดและให้ความชุ่มชื้นที่อ่อนโยน มีค่า pH ที่สมดุล ปราศจากน้ำหอม และสารซักฟอกที่รุนแรง เช่น โซเดียม ลอริล ซัลเฟต (SLS)
- หลีกเลี่ยงผลิตภัณฑ์ที่มีส่วนผสมของแอลกอฮอล์ สารขัดผิวที่หยาบกร้าน และกรดผลัดเซลล์ผิวที่เข้มข้น
- ทดสอบผลิตภัณฑ์ใหม่ๆ กับบริเวณผิวหนังเล็กๆ เช่น หลังใบหู ก่อนใช้กับใบหน้า
- การป้องกันแสงแดด:
- ใช้ครีมกันแดดในวงกว้าง (Broad-spectrum) ที่มีค่า SPF 30 ขึ้นไปเป็นประจำทุกวัน
- เลือกใช้ครีมกันแดดชนิด Physical (Mineral-based) ที่มีส่วนผสมของซิงค์ออกไซด์ (Zinc Oxide) หรือไทเทเนียมไดออกไซด์ (Titanium Dioxide) ซึ่งมักก่อให้เกิดการระคายเคืองน้อยกว่าชนิด Chemical (Mayo Clinic, 2022)
รักษาผื่นคันที่หน้าด้วยตัวเองได้หรือไม่
สามารถรักษาผื่นคันที่ไม่รุนแรงบนใบหน้าได้ด้วยตนเอง โดยใช้ผลิตภัณฑ์ดูแลผิวที่อ่อนโยนและยาที่หาซื้อได้เอง เช่น ครีมไฮโดรคอร์ติโซน 1% ทาบางๆ บริเวณที่เป็นผื่นได้ไม่เกิน 7 วัน ควบคู่กับการใช้ผลิตภัณฑ์ทำความสะอาดและมอยส์เจอไรเซอร์ที่ปราศจากน้ำหอม
หากอาการไม่ดีขึ้นภายในหนึ่งสัปดาห์ แย่ลง หรือเป็นผื่นเรื้อรัง ควรไปพบแพทย์เพื่อรับการวินิจฉัยที่ถูกต้อง อย่างไรก็ตาม ควรรีบไปพบแพทย์ทันทีหากมีสัญญาณอันตรายดังต่อไปนี้
- มีอาการบวมที่ใบหน้า ริมฝีปาก หรือลิ้น
- มีไข้สูงหรือรู้สึกไม่สบาย
- ผื่นลามอย่างรวดเร็วหรือมีแผลพุพอง
- มีแผลในปากหรือเยื่อบุตา (Scratching the Surface on Skin Allergies, American Academy of Allergy, Asthma & Immunology, 2024)
กรณีที่สามารถรักษาเองได้
สามารถรักษาผื่นผิวหนังอักเสบบนใบหน้าด้วยตนเองได้ในกรณีที่มีอาการไม่รุนแรง โดยผื่นจะขึ้นเฉพาะที่ ไม่ลุกลามอย่างรวดเร็ว และผู้ป่วยพอจะทราบสาเหตุที่ไม่เป็นอันตราย เช่น การระคายเคืองจากผลิตภัณฑ์ล้างหน้าตัวใหม่
การดูแลตนเองเบื้องต้นสามารถทำได้โดยการใช้ครีมไฮโดรคอร์ติโซน 1% ที่หาซื้อได้เอง ร่วมกับการทามอยส์เจอไรเซอร์เพื่อเพิ่มความชุ่มชื้น อย่างไรก็ตาม หากอาการไม่ดีขึ้นภายใน 7 วัน หรือผื่นแย่ลง ควรไปพบแพทย์เพื่อรับการวินิจฉัยและการรักษาที่เหมาะสม (Contact dermatitis overview: Symptoms, treatment & management, American Academy of Allergy, Asthma & Immunology, 2018)
กรณีที่ต้องพบแพทย์ผิวหนัง
ควรไปพบแพทย์ผิวหนังเมื่อผื่นบนใบหน้ามีอาการรุนแรง ไม่ดีขึ้นหลังการดูแลตนเอง เป็นซ้ำๆ หรือมีสัญญาณอันตราย โดยเฉพาะในกรณีต่อไปนี้
- ผื่นไม่ดีขึ้นภายใน 7 วันหลังจากใช้ยาที่หาซื้อได้เอง หรือมีอาการแย่ลง
- ผื่นมีอาการรุนแรง เช่น คันมาก บวมมาก หรือลุกลามเป็นบริเวณกว้าง
- ผื่นเกิดขึ้นซ้ำๆ หรือเป็นเรื้อรัง
- ไม่แน่ใจสาเหตุของผื่น ซึ่งอาจนำไปสู่การรักษาที่ผิดวิธี
- ผื่นเกิดขึ้นในบริเวณที่บอบบาง เช่น รอบดวงตา
- มีอาการที่เป็นสัญญาณอันตรายร่วมด้วย เช่น มีไข้สูง หน้าบวม ลิ้นบวม มีแผลในปาก หรือผื่นลุกลามอย่างรวดเร็ว (American Academy of Allergy, Asthma & Immunology, 2018)
อาการคันบอกโรคที่ต่อเนื่อง
อาการคันที่ต่อเนื่องหรือเรื้อรัง (นานกว่า 6 สัปดาห์) เป็นลักษณะสำคัญของโรคผิวหนังอักเสบเรื้อรัง ภาวะนี้มักนำไปสู่การเปลี่ยนแปลงของผิวหนัง เช่น ผิวหนาขึ้นและมีลายเส้นชัดเจน (lichenification) จากการเกาซ้ำๆ ซึ่งเป็นผลมาจาก “วงจรคัน-เกา” ที่การเกายิ่งกระตุ้นให้เกิดการอักเสบและอาการคันมากขึ้น โรคที่มักแสดงอาการคันเรื้อรังคือโรคผิวหนังอักเสบภูมิแพ้ (atopic dermatitis) (Pruritus: A sensory symptom generated in cutaneous immuno-neuronal crosstalk, Frontiers in Pharmacology, 2022)
เปรียบเทียบวิธีรักษาผื่นคันที่หน้า
การรักษาด้วยยากับการรักษาด้วยเลเซอร์
การรักษาด้วยยาเป็นการรักษาหลักเพื่อควบคุมการอักเสบและอาการคันของโรคผิวหนังอักเสบ ในขณะที่การรักษาด้วยเลเซอร์และแสงบำบัดมักใช้เพื่อจัดการกับรอยแดง เส้นเลือดฝอย หรือเป็นการรักษาเสริมในกรณีเรื้อรัง โดยยาจะออกฤทธิ์ต้านการอักเสบ กดภูมิคุ้มกัน หรือต้านจุลชีพ ในขณะที่เลเซอร์จะมุ่งเป้าไปที่โครงสร้างเฉพาะของผิวหนัง เช่น เส้นเลือด
ตารางเปรียบเทียบการรักษาทั้งสองวิธี:
| ลักษณะ | การรักษาด้วยยา (Drug Treatments) | การรักษาด้วยเลเซอร์และแสงบำบัด (Laser and Light Treatments) |
|---|---|---|
| เป้าหมายหลัก | ควบคุมการอักเสบ อาการคัน และกระบวนการพื้นฐานของโรค | ลดรอยแดงที่คงอยู่ เส้นเลือดฝอยที่มองเห็น และการเปลี่ยนแปลงของผิว |
| ภาวะที่รักษา | ผื่นภูมิแพ้ผิวหนัง (Atopic dermatitis), ผื่นแพ้สัมผัส (Contact dermatitis), ผื่นผิวหนังอักเสบจากไขมัน (Seborrheic dermatitis), โรคโรซาเซียชนิดตุ่มนูนและตุ่มหนอง | โรคโรซาเซีย (รอยแดง อาการหน้าแดง เส้นเลือดฝอย), รอยแดงหลังการอักเสบ, รอยแผลเป็นบางชนิด และการฉายแสง (Phototherapy) สำหรับผื่นภูมิแพ้ผิวหนังเรื้อรัง |
| กลไกการออกฤทธิ์ | ต้านการอักเสบ กดภูมิคุ้มกัน หรือต้านจุลชีพ | มุ่งเป้าไปที่โครงสร้างเฉพาะ (เช่น เส้นเลือด) ด้วยความร้อน หรือปรับการทำงานของระบบภูมิคุ้มกันด้วยแสงยูวี |
| ตัวอย่าง | ยาสเตียรอยด์ชนิดทา, ทาโครลิมัส (Tacrolimus), ยาแก้แพ้ชนิดรับประทาน, ดูพลิแมบ (Dupilumab) | Pulsed Dye Laser (PDL), Intense Pulsed Light (IPL), การบำบัดด้วยแสง UVB ชนิดคลื่นแคบ (NB-UVB) |
| บทบาทในการรักษา | เป็นการรักษาหลักและต่อเนื่องสำหรับผื่นผิวหนังอักเสบส่วนใหญ่ | เป็นการรักษาร่วมหรือการรักษาเฉพาะทาง มักใช้เพื่อความสวยงามหรือสำหรับกรณีที่ไม่ตอบสนองต่อยา (Efficacy comparison of pulsed dye laser vs. microsecond 1064-nm Nd:YAG laser in rosacea: a prospective trial, Frontiers in Medicine, 2022) |
การรักษาที่คลินิกกับการรักษาด้วยตัวเอง
การรักษาด้วยตัวเองเหมาะสำหรับผื่นที่ไม่รุนแรงและทราบสาเหตุ ในขณะที่การรักษาที่คลินิกจำเป็นสำหรับผื่นระดับปานกลางถึงรุนแรง เรื้อรัง หรือผื่นที่ไม่ทราบสาเหตุแน่ชัด การดูแลตัวเองและการรักษาที่คลินิกมีความแตกต่างกันดังนี้
- การรักษาด้วยตัวเอง: เหมาะสำหรับผื่นอักเสบเล็กน้อยที่ทราบสาเหตุและไม่ลุกลามอย่างรวดเร็ว โดยใช้ผลิตภัณฑ์ที่หาซื้อได้เอง เช่น ครีมไฮโดรคอร์ติโซน 1%, โลชั่นแก้คัน, การให้ความชุ่มชื้น และการหลีกเลี่ยงปัจจัยกระตุ้น หากอาการไม่ดีขึ้นภายใน 7 วัน ควรไปพบแพทย์
- การรักษาที่คลินิก: จำเป็นสำหรับผื่นระดับปานกลางถึงรุนแรง, ผื่นเรื้อรัง, ผื่นที่ลุกลามรวดเร็ว หรือเมื่อมีอาการที่เป็นสัญญาณอันตราย เช่น มีไข้ หรือมีแผลในปาก แพทย์ผิวหนังจะวินิจฉัยสาเหตุที่แท้จริงผ่านการทดสอบต่างๆ และให้การรักษาด้วยยาที่สั่งโดยแพทย์ เช่น สเตียรอยด์ที่แรงขึ้น, ยาทากลุ่ม Calcineurin Inhibitors (TCIs) ไปจนถึงการรักษาขั้นสูง เช่น การฉายแสงเลเซอร์ และยาชีวภาพ (Contact Dermatitis Overview: Symptoms, Treatment & Management, American Academy of Allergy, Asthma & Immunology, 2018)
ระยะเวลาและต้นทุนในการรักษาแต่ละวิธี
ระยะเวลาและต้นทุนในการรักษาผื่นผิวหนังอักเสบบนใบหน้าจะแตกต่างกันอย่างมาก ขึ้นอยู่กับความรุนแรงของโรคและวิธีการรักษาที่เลือกใช้ โดยสรุปได้ดังนี้
| วิธีการรักษา | ระยะเวลา | ต้นทุนและประกัน |
|---|---|---|
| ยาทาเฉพาะที่ | สเตียรอยด์: ใช้ระยะสั้น 1-2 สัปดาห์<br>ยากลุ่ม Calcineurin Inhibitors: ใช้ได้ในระยะยาว อาจใช้สัปดาห์ละ 2 ครั้งเพื่อควบคุมโรค | สเตียรอยด์: มีทั้งแบบหาซื้อเองได้และตามใบสั่งแพทย์ มีราคาสามัญ (Generic) ที่ไม่แพง<br>ยากลุ่ม Calcineurin Inhibitors: ราคาสูงกว่า แต่มียาสามัญจำหน่ายแล้ว |
| ยารับประทาน | ยาแก้แพ้: ใช้ตามความจำเป็น ออกฤทธิ์นาน 24 ชั่วโมง<br>ยากดภูมิคุ้มกัน/ยาชีวภาพ: ใช้ระยะยาว เช่น ฉีดทุก 2 สัปดาห์ หรือรับประทานต่อเนื่อง | ยาแก้แพ้: ส่วนใหญ่หาซื้อเองได้ ราคาไม่แพง<br>ยากดภูมิคุ้มกัน/ยาชีวภาพ: มีราคาสูงถึงสูงมาก แต่ประกันสุขภาพมักครอบคลุมสำหรับกรณีรุนแรง |
| การฉายแสง (Phototherapy) | 2-3 ครั้งต่อสัปดาห์ เป็นเวลาหลายเดือน (เช่น 3 เดือน) | ประกันสุขภาพมักครอบคลุมหากมีข้อบ่งชี้ทางการแพทย์ |
| เลเซอร์และแสง (Laser/IPL) | ทำเป็นชุด 2-5 ครั้ง ห่างกัน 4-6 สัปดาห์ต่อครั้ง อาจต้องมีระยะเวลาพักฟื้น 1-2 สัปดาห์ | มีราคาสูงและโดยทั่วไปถือเป็นการรักษาเพื่อความงาม ประกันจึงมักไม่ครอบคลุม (Rosacea, StatPearls Publishing, 2023) |
วิธีป้องกันผื่นคันที่หน้า
การป้องกันผื่นคันที่หน้าสามารถทำได้โดยการดูแลผิวอย่างอ่อนโยน หลีกเลี่ยงปัจจัยกระตุ้น และปรับเปลี่ยนวิถีชีวิต การป้องกันการเกิดผื่นซ้ำเป็นสิ่งสำคัญในการจัดการระยะยาว ซึ่งทำได้หลายวิธีดังนี้
- การดูแลผิวประจำวัน: ใช้ผลิตภัณฑ์ทำความสะอาดที่อ่อนโยน ปราศจากสบู่และน้ำหอม และทามอยส์เจอไรเซอร์อย่างน้อยวันละ 2 ครั้ง เพื่อให้เกราะป้องกันผิวแข็งแรง นอกจากนี้ควรทาครีมกันแดดที่มีส่วนผสมจากแร่ธาตุ (mineral-based) เป็นประจำ
- การหลีกเลี่ยงปัจจัยกระตุ้น: หลีกเลี่ยงผลิตภัณฑ์ที่มีสารก่อภูมิแพ้ที่พบบ่อย เช่น น้ำหอม พาราเบน หรือโลหะบางชนิด หากอยู่ในสภาพอากาศแห้งหรือเย็น ควรใช้เครื่องทำความชื้นและปกป้องผิวจากลม
- การปรับเปลี่ยนวิถีชีวิตและอาหาร: รับประทานอาหารที่ช่วยต้านการอักเสบ เช่น ผัก ผลไม้ และปลาที่มีไขมันโอเมก้า 3 สูง พร้อมทั้งหลีกเลี่ยงอาหารที่กระตุ้นอาการเฉพาะบุคคล เช่น อาหารรสจัดหรือแอลกอฮอล์ การจัดการความเครียด การนอนหลับให้เพียงพอ และการงดสูบบุหรี่ก็เป็นสิ่งสำคัญเช่นกัน (Mayo Clinic, 2022)
เลือกเครื่องสำอางที่ไม่ระคายเคืองและเหมาะกับผิว
ควรเลือกเครื่องสำอางที่ระบุว่า “hypoallergenic” (สำหรับผิวแพ้ง่าย) และ “fragrance-free” (ปราศจากน้ำหอม) เพื่อลดความเสี่ยงในการระคายเคือง นอกจากนี้ ควรพิจารณาคำแนะนำต่อไปนี้
- มองหาฉลาก: เลือกผลิตภัณฑ์ที่มีฉลาก “for sensitive skin” (สำหรับผิวบอบบาง) หรือ “dermatologist tested” (ผ่านการทดสอบโดยแพทย์ผิวหนัง)
- เลือกเครื่องสำอางมิเนอรัล: เครื่องสำอางประเภทมิเนอรัล (mineral-based) เช่น รองพื้นที่มีส่วนผสมของซิงค์หรือไทเทเนียม มักจะอ่อนโยนกว่า
- เลือกครีมกันแดด Physical: ครีมกันแดดที่มีส่วนผสมของซิงค์ออกไซด์ (zinc oxide) และไทเทเนียมไดออกไซด์ (titanium dioxide) มีโอกาสระคายเคืองน้อยกว่าแบบ Chemical
- ทดสอบก่อนใช้: ก่อนใช้ผลิตภัณฑ์ใหม่กับใบหน้า ควรทดสอบกับผิวบริเวณเล็กๆ เช่น ท้องแขนหรือหลังหู เป็นเวลาสองสามวัน เพื่อดูว่ามีอาการแพ้หรือไม่ (Mayo Clinic, 2022)
ป้องกันผิวจากมลภาวะและฝุ่น PM 2.5
การป้องกันผิวจากมลภาวะและฝุ่น PM 2.5 สามารถทำได้โดยการทำความสะอาดผิวหน้าอย่างอ่อนโยน ใช้ผลิตภัณฑ์ต้านอนุมูลอิสระ และสร้างเกราะป้องกันผิว แนวทางปฏิบัติเพื่อลดผลกระทบจากมลภาวะ ได้แก่
- ทำความสะอาดผิว: ล้างหน้าอย่างอ่อนโยนเมื่อสิ้นสุดวัน เพื่อกำจัดอนุภาคของมลพิษ
- ใช้สารต้านอนุมูลอิสระ: ทาเซรั่มที่มีส่วนผสมของวิตามินซีหรือวิตามินอี เพื่อช่วยต่อต้านความเสียหายจากอนุมูลอิสระ
- สร้างเกราะป้องกัน: ทาครีมที่เป็นเกราะป้องกันผิว (Barrier cream) เพื่อป้องกันไม่ให้มลพิษสัมผัสกับผิวโดยตรง
- หลีกเลี่ยงการสัมผัส: จำกัดเวลาอยู่นอกอาคารในวันที่มีมลพิษสูง และใช้เครื่องฟอกอากาศภายในอาคาร (Air pollution and atopic dermatitis: The role of oxidative stress, International Journal of Dermatology, 2024)
ดูแลผิวหน้าอย่างถูกวิธีและพักผ่อนให้เพียงพอ
การดูแลผิวหน้าอย่างถูกวิธีและการพักผ่อนให้เพียงพอเป็นพื้นฐานสำคัญในการป้องกันและจัดการผื่นผิวหนังอักเสบที่ใบหน้า ซึ่งสามารถทำได้โดยปฏิบัติตามคำแนะนำต่อไปนี้
- การดูแลผิว:
- เลือกผลิตภัณฑ์ที่อ่อนโยน: ใช้ผลิตภัณฑ์ทำความสะอาดและมอยส์เจอไรเซอร์ที่ปราศจากน้ำหอมและสารก่อภูมิแพ้
- ทำความสะอาดอย่างถูกวิธี: ล้างหน้าด้วยน้ำอุ่น (ไม่ร้อน) และซับให้แห้งเบาๆ จากนั้นทามอยส์เจอไรเซอร์ภายใน 3 นาทีเพื่อกักเก็บความชุ่มชื้น
- ปกป้องผิว: ใช้ครีมกันแดดชนิด mineral-based ที่มีค่า SPF 30+ ทุกวันเพื่อป้องกันการระคายเคืองจากแสงแดด
- การพักผ่อน:
- การอดนอนจะกระตุ้นการอักเสบและขัดขวางกระบวนการซ่อมแซมของผิวหนัง
- ควรนอนหลับให้มีคุณภาพ 7-9 ชั่วโมงต่อคืน เพื่อให้ผิวได้ฟื้นฟูและซ่อมแซมตัวเอง (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
หลีกเลี่ยงอาหารที่ทำให้เกิดอาการแพ้
ไม่แนะนำให้งดอาหารกลุ่มใหญ่ ๆ เพื่อรักษาผื่นผิวหนังอักเสบหากไม่ได้รับการยืนยันการแพ้ที่ชัดเจน การแพ้อาหารที่แท้จริงมักทำให้เกิดลมพิษหรืออาการบวมเฉียบพลันมากกว่าผื่นผิวหนังอักเสบเรื้อรัง แม้ว่าอาจทำให้อาการแย่ลงในเด็กบางคนได้ หากสงสัยว่าอาหารชนิดใดเป็นตัวกระตุ้น ควรปรึกษาแพทย์เพื่อทำการทดสอบที่เหมาะสม เนื่องจากการงดอาหารโดยไม่มีข้อบ่งชี้ที่ชัดเจนอาจนำไปสู่ภาวะขาดสารอาหารและไม่พบว่ามีประโยชน์ในระยะยาวสำหรับผู้ป่วยส่วนใหญ่ (A look at the food elimination diet trend for atopic dermatitis, National Eczema Association, 2023)
การเลือกคลินิกเพื่อรักษาผื่นคันที่หน้า
สิ่งที่ควรพิจารณาเมื่อเลือกคลินิกผิวหนัง
สิ่งสำคัญที่สุดคือการเลือกคลินิกที่มีแพทย์ผู้เชี่ยวชาญด้านผิวหนังที่ได้รับการรับรอง (board-certified dermatologist) เพื่อให้มั่นใจว่าแพทย์มีความรู้ความชำนาญและได้รับการฝึกฝนมาอย่างเหมาะสม นอกจากนี้ ควรพิจารณาปัจจัยอื่นๆ ประกอบด้วย:
- ความเชี่ยวชาญเฉพาะทางของคลินิก เช่น การทดสอบภูมิแพ้ผิวหนัง (patch testing) หรือการรักษาขั้นสูงอย่างการฉายแสง (phototherapy) และเลเซอร์
- การเข้าถึงบริการ เช่น ที่ตั้ง ความสะดวกในการนัดหมาย และทางเลือกในการปรึกษาทางไกล (teledermatology)
- สิทธิ์ประกันสุขภาพและค่าใช้จ่าย โดยเฉพาะการรักษาเพื่อความงามซึ่งมักไม่ครอบคลุมในประกัน
- ความต้องการเฉพาะทาง เช่น การเลือกแพทย์ผิวหนังสำหรับเด็ก (pediatric dermatologist) หรือแพทย์ที่มีประสบการณ์ในการดูแลผิวของคนที่มีสีผิวแตกต่างกัน (Atopic dermatitis: Diagnosis and treatment, American Family Physician, 2020)
เทคโนโลยีและการรักษาที่คลินิกควรมี
คลินิกผิวหนังควรมีเครื่องมือวินิจฉัย เช่น การทดสอบภูมิแพ้ผิวหนัง (Patch Test) การรักษาด้วยการฉายแสง (Phototherapy) เลเซอร์ และการเข้าถึงยาที่ออกฤทธิ์จำเพาะ เพื่อให้สามารถดูแลผู้ป่วยโรคผื่นผิวหนังบนใบหน้าได้อย่างครอบคลุม
เทคโนโลยีและการรักษาที่สำคัญซึ่งคลินิกผิวหนังควรมี ได้แก่
- การทดสอบภูมิแพ้ผิวหนัง (Patch Testing): เป็นวิธีมาตรฐานในการวินิจฉัยโรคผื่นแพ้สัมผัส (Allergic Contact Dermatitis) ซึ่งเป็นสาเหตุที่พบบ่อยของผื่นเรื้อรังบนใบหน้า
- การฉายแสงอาทิตย์เทียม (Phototherapy): ใช้แสงอัลตราไวโอเลต (UV) ที่ควบคุมปริมาณได้ เช่น แสง UVB ชนิดคลื่นความถี่แคบ (Narrow-band UVB) เพื่อรักษาโรคเรื้อรังอย่างโรคผื่นภูมิแพ้ผิวหนัง (Atopic Dermatitis) โดยเป็นการรักษาลำดับที่สองสำหรับผู้ป่วยที่มีอาการปานกลางถึงรุนแรง
- เลเซอร์และแสงบำบัด (Laser and Light Therapy): จำเป็นสำหรับการรักษารอยแดงและเส้นเลือดฝอยที่เกิดจากโรคโรซาเชีย (Rosacea) เทคโนโลยีหลัก ได้แก่ Pulsed Dye Laser (PDL) และ Intense Pulsed Light (IPL)
- ยาที่ออกฤทธิ์จำเพาะและยากดภูมิคุ้มกัน (Biologics and Immunosuppressants): คลินิกควรมีความสามารถในการสั่งจ่ายและจัดการยาขั้นสูง เช่น กลุ่มยาชีวภาพ (Biologics) อย่าง Dupilumab สำหรับผู้ป่วยโรคผื่นภูมิแพ้ผิวหนังที่รุนแรง หรือยากดภูมิคุ้มกันอื่น ๆ สำหรับกรณีที่ไม่ตอบสนองต่อยาทา (Efficacy comparison of pulsed dye laser vs. microsecond 1064-nm Nd:YAG laser in rosacea: A prospective trial, Frontiers in Medicine, 2022)
แพทย์ผู้เชี่ยวชาญและการให้คำปรึกษา
ควรปรึกษาแพทย์ผู้เชี่ยวชาญด้านผิวหนัง เมื่อผื่นบนใบหน้ามีความรุนแรง, ไม่ดีขึ้นหลังการดูแลตนเอง, เกิดขึ้นซ้ำๆ หรือเมื่อไม่แน่ใจในการวินิจฉัย
การพบแพทย์ผู้เชี่ยวชาญและการเตรียมตัวมีแนวทางดังนี้:
- ผู้เชี่ยวชาญที่ควรพบ คือแพทย์ผิวหนัง (dermatologist) โดยเฉพาะอย่างยิ่งแพทย์ที่เชี่ยวชาญด้านการทดสอบภูมิแพ้ผิวหนัง (patch testing) หากสงสัยว่าเกิดจากการแพ้สัมผัส สำหรับเด็กควรพบกุมารแพทย์ผิวหนัง
- ช่วงเวลาที่ควรไปพบแพทย์ คือเมื่อผื่นไม่ดีขึ้นหลังใช้ยาที่หาซื้อได้เองภายใน 1 สัปดาห์, มีอาการคันรุนแรง, บวม, หรือมีอาการทางระบบอื่นๆ เช่น มีไข้
- การเตรียมตัวก่อนพบแพทย์ ควรเตรียมข้อมูลเกี่ยวกับผลิตภัณฑ์ดูแลผิวและยาทั้งหมดที่ใช้ (อาจนำผลิตภัณฑ์หรือรูปถ่ายส่วนผสมไปด้วย), ประวัติการเกิดผื่น, และคำถามที่ต้องการสอบถาม เพื่อช่วยให้แพทย์วินิจฉัยได้แม่นยำขึ้น (American Academy of Allergy, Asthma & Immunology, 2018)
